��ICP��112451047180��-6
�����Ƽ�
��ϸ����
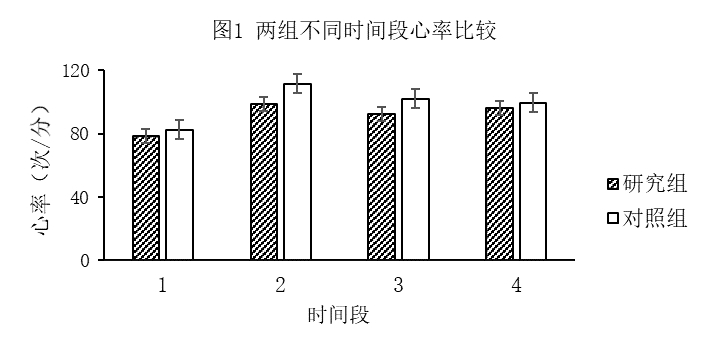
��������������̫�ᾲ��������֧���ܾ�����е�Ӧ�ã�ҽѧҩѧ�о������ģ�
ժҪĿ �� �����о�ּ��̽��������غ����̫���������ھ���������֧���ܼ���е��ٴ�Ӧ��Ч������ȫ�ԣ���������Ի��������Ժ�����ȵ�Ӱ�졣�� �� ������ռ�2018��10����2019��12��������ҽѧԺ��һ����ҽԺ߮��ɽҽԺ�����ڿ���β���������֧���ܾ�����41��סԺ�������ϡ���Ϊ�о���Ͷ����飬�������䷶31- 75�꣬�����о���22����������19������ǰ���黼�߾��Ƚ���2����������������������о�������֧���ܾ����ǰ5���ӿ�ʼ���ܾ�����ע���̫5μg���������1mg�����ڼ���������1mg/h���ٶȳ�����������������أ����ϻ��߿������������������ǰ������2�������ֲ������������ڽ���֧���ܾ����ǰ�����黼�߾���ǰ������ǰ������(�ĵ�ͼ��Ѫ���桢Ѫ�������)��ǩ��֧���ܾ����֪��ͬ���顣ʵʱ�����ǰ�������š�����м��������ĸ�ʱ��ε�Ѫѹ��BP�������ʣ�HR��������Ƶ�ʣ�RR����Ѫ�����Ͷ�(SPO2)����������ָ�ꡣ���ݾ������ֺ� OAA/S �������������յ������ڼ������ʹЧ������¼�����ڼ������г��ֵIJ�����Ӧ���۲��������ԡ�ͬʱ���ڼ�������Ի��߽���������ʾ����顣�� �������黼�ߵ����䡢�Ա����ߡ����ء���ʷ�Ȼ������Ͼ������Բ�ࣨP> 0.05)�����龵�����ּ�����/�����ֲ������ͳ��ѧ���壨P< 0.01��, �����飨2.11±0.57�������������������о��飨1.54±0.60����ͬ�������飨5.00±0.00��OAA/S ����Ҳ���Ա��о��飨4.32±0.89���ߡ��������߲�ͬʱ��ε������������ڼ��ǰ�����黼�߸�����������ָ�����ƣ�����������ͳ��ѧ���壨P> 0.05������鿪ʼ���о�������ѹ�仯ʼ�յ��ڶ����飬������ͳ��ѧ���壨P< 0.01�������黼�ߵ�����ѹ�仯���������źͼ���в�����ͳ��ѧ���壨P< 0.05���������ڼ�����о�������ѹ�仯���Ե��ڶ�����(P=0.001)�����黼�ߵ����ʲ������������źͼ���в��ϴ������о������ʲ������Դ����о��飨P<0.05����������������ʱ��������ԣ�P=0.002�����о���ĺ���Ƶ�ʽ���������ʱ�仯С�ڶ����飬����ʱ��ξ��ϴ���죨P> 0.05���������ܾ����ǰ�����黼�߲�ͬʱ��ε�Ѫ�����ͶȾ������Բ��죨P> 0.05�����ڲ�����Ӧ���棬�о��鷢��Ǻ�ȡ��������嶯�Ȳ�����Ӧ�ĸ�����Խϵͣ�������ͳ��ѧ���壨P< 0.05�������������о��黼�ߵ�����������ձ���ڶ����飨P <0.01�����Ҷ����黼�ߴ�Ը�ٴν���֧���ܾ���顣�� �ۣ���������������̫�ᾲ������Ӧ����֧���ܾ�����ǰ�ȫ��Ч�ģ��ɼ��Ỽ�߲��ʣ�����������ԣ��������ٴ�ʵ�����ƹ�Ӧ�á��ؼ��ʣ�������أ����̫�֧���ܾ�����������Ŀ¼1 �о����� 81.1 �о����� 81.2 ��Ҫ�����豸 81.3 ��ҪҩƷ 82 �о����� 82.1 ��ǰ�� 82.2 ��ǰ��ҩ 92.3 ��ǰ��¼ 92.4 ���й۲� 92.5 ����۲� 92.6 �۲�ָ�� 92.6.1 �������� 92.6.2 ����/�����֣�OAA/S ���֣� 102.6.3 ���������仯��� 102.6.4 ������Ӧ 102.6.5 ������������ 103 ͳ��ѧ���� 10�� �� 111 ���������� 112 �������ּ�����/�����֣�OAA/S ���֣� 113 ���������仯��� 114 ������Ӧ 135 ֧���ܾ������������ȵ��� 14�� �� 15�� �� 19�ο����� 21ǰ������ϵͳ������Ϊһ�ֳ��������������Ҫ���������ܡ�֧���ܡ��β�����ǻ��һֱ�����������������Ҫԭ��[1]�� ����ÿ��ƽ������Լ1�����Ŀ����������������Ĺ���������к��������β��յ��β���֢���Ӷ�����һϵ�е�ϸ���ͷ��������ƣ����·β�������һ����������������֯��WHO��ͳ�ƣ�2016�꣬��ȫ��5690�����������У�����ϵͳ����ռ��4ϯ���ֱ�Ϊ���������Էβ���COPD�����º�������Ⱦ���ΰ��ͽ�˲����������������Էβ���2000��ȫ���������4λԾ�ӵ�3λ��������300���˵��������º�������Ⱦ��Ȼ���������Ĵ�Ⱦ������ȫ�������300�����������ΰ�����ͬ���ܺ�֧���ܰ����ӵ�9λ��������6λ�����170������������˲����������������٣�������ʮ������ԭ��֮һ[2]������ȫ���˿����仯�����Ժ���ϵͳ��������Ϊ���������Ͳм���һ����Ϊͻ����ԭ��[3]�������������ų���֧���ܾ�(EBUS)����֧���ܾ����������(TBNA) ������֧�����롢֧�����ȳ�����(BT)���¼�����Ӧ�úͿ�չ��֧���ܾ�����ں���ϵͳ��������Ϻ������з�����Խ��Խ��Ҫ�����ã��ѳ�Ϊ�ִ�ҽѧ���ɻ�ȱ��һ���֡�֧�����ڿ�����Ӳ��֧���ܾ���չ����ά֧���ܾ�������100�������ʷ��1897�꣬�¹���ѧ��Gustav killian�״�ʹ�ó�25cm��ֱ��8mm��ʳ������������ȡ����������Ӷ�������Ӳ���ڿ����������ܺ�֧���ܽ��в�������ʷ��1904�꣬Chevalier Jackson������ʷ�ϵ�һ̨֧���ܾ�[4-5]��1962�꣬�ձ���Shigeto Ikeda�״����ò�����άΪӲ�����ܾ���������1964���������ʷ�ϵ�һ̨���ά֧���ܾ�[4-5]��20����80���ĩ������Welch Allyn��˾�״ν��͵�����������CCD�������ھ�ǰ�ˣ�Ϊ����������ά֧���ܾ��춨�˻�����֧���ܾ�����Ǻ���ϵͳ�����ij�����������ֶΣ�ͨ��֧���ܾ�������ֱ���¼��������������֧��������֧���ܾ������Ҫ���ڲɼ��������������ϸ���걾,�Լ����������κ��ݸ��л�졣���ſ�ѧ�����Ŀ��ٷ�չ��֧���ܾ�������Ӧ֤Խ��Խ�㷺���ڷβ������������з����˾������ص����á�����֧���ܾ��ǽ�������չ������һ���¼�������ԭ���ǽ�����̽ͷ��װ��֧���ܾ�ǰ�ˣ����������������ܾ�����ڼ�ʵʱ�۲�֧���ܡ��ݸ��ͷ�ʵ�ʡ�ͬʱ���г��������ھ����ĸ����������֧���ܾ������������������ھ�(EUS)��θ�����е�Ӧ���Ѿ�ȷ����������[6]������֧���ܾ���Ҫ���ڹ۲첡�䲿λ�ṹ��С�����������Ľ���̶ȣ������Χ�β��䣬����ڶ�����������Ϻͷΰ��ķ��ڡ�����ʵʱ����TBNA�������ڷ���������´ӷκ���Χ�ܰͽ��ȡϸ��ѧ�걾������������TBNA����������Ժ�ȷ��[7-8]��Viviane��[9]��149���ΰ����߽�����EBUS-TBNA�ܰͽ���ڣ��������ԡ������Լ�ȷ�Էֱ�ﵽ��96%��100%��85%��Ŀǰ��չ��������������̽ͷ�����������ڽ��ܽӴ���ˮ�ң���������ʾ�����ڸ�����֯�ṹ������ȷ�����ڽ�������ܰͽ��Ѫ�ܵȽṹ������������ʾ���ڽ������������ַ���ȼ���Χ������ٴ�ҽʦѡ��ǻ�����ƻ������г����Լ�ȷ���г���Χ������Ҫ��ָ�����á�EBUS���ȫ�����Դ���һЩ����֢����Ҫ�ɼ���߲�������ˮƽ���ѻ��챾�����𣬰�����Ѫ����Ⱦ����ή�ݻ���������صIJ���֢[10-11]����֧���ܾ������������һ�ֶԷβ�����������ϼ����ڵķ�����������ȡ���ֶΣ����������ڽ�������������ŧ����������ͨ���������������и�ķ�����ȡ֧�����ڲ��䡢�ܰͽᡢ�����ݸ����Ų����������Լ���Χ�β����е�ϸ��ѧ����֯ѧ������ѧ�걾����EBUS-TBNA�У�֧���ܾ�ǰ�˵ij���̽ͷ�����ڷ������ܺ�֧������Χ�IJ��䣬ͨ���ı���������Ⱥ�λ�ÿ���ȫ�����������䣬������Ϊ�ݸ��ܰ��������Ʒ���֮һ[12-13]��TBNA���ȫ������֢�٣��������ء�Ѫ�ء��ݸ�����Ѫ�ס��̷���Ⱦ�ȣ��ɲ����������ݸ������ٴ�������ȡ���ݸ�������Ϊ����ݸ���������ȱ�ٵķ�����֧���ܾ�������������֧���ܾ�������ȡ����֯��������������������ֱ��������֧����ά�����������Ʒ����������ֶ��и�Ƶ�絶������������⡢ǻ�ڽ�������䡢�䶳���ơ��������š�֧������ȡ�֧���ܾ��������ƶ����������Բ�����ɵ�������ǻ��խ���ƽ�����������David��[14]�Զ����������������������Ƶ��о���֧���ܾ��������ƿ��������ƻ��ߺ���������������������������1922��Yankauer�����״�ʹ��ֲ�����ӷ���Դ������������֧����ǻ�ڽ�����������ƣ�����½������ң�غ�װװ�á�����Դҿ192�ȡ�1983�꣬Mendiondo�״�ͨ����ά֧���ܾ�����װ��ҿ192�ľ���ϩ����֧����ǻ�ڽ�������ơ����ڴ���С������֢�١��ָ��죬֧���ܾ���������Ŀǰ�ѹ㷺Ӧ�����ٴ���֧�����ȳ����������������һ�����������Ʒ���������֧���ܾ���֧������Ƶ���ڡ���Ҫͨ��Alairϵͳ�Ծֲ�����ƽ����������Ƶ���ڶ��ﵽ��������֢״�����Ʒι��ܵ�Ŀ�ģ������ڷ�ֹ֧���ܹ�������[15]����������������ߵij����о�֤ʵ�˸ü����İ�ȫ�Ժ���Ч�ԣ�����������Խ���������Ӧ�ԡ���ߺ��������١�������֢״������δ�������Բ�����Ӧ[16]��֧���ܾ������Ϊ����ҽѧ�г��õ����Ƽ�����������һ�������Բ��������Դ̼�����������ճĤ�����������Դ����������ᣬȻ���շ�Ӧ����Ӧ�����߹��ܱ仯[17]���������л��߳���һ���̶ȵIJ��ʼ�ʹ��,�ײ������Ž��Ǽ��־�������ǿ�ҵ�Ӧ����Ӧ��Ի�����������������ϵ�Ӱ������Σ�������и����ʵ�������ʹ����Ч����������Ժ����ʶȣ����ٲ�����صIJ���֢״���Ǿ���֧���ܾ����Ч���Ĺؼ�[18]�����ݶ����о������ھ��������м��Ỽ�ߵĽ��ǿ����̼��ʱ�䣬����ֹ�����¼��ķ���[19]�����о���ʾ��֧���ܾ�����н�ʹ�þֲ������Dz����ģ�������ʵ�ʹ������ʹҩ��[20]��������ӡ��Ȱ�ͪ���ͱ����ࡢ�������ࡢ��Ƭ��ҩ��ȣ��ٴ���ͨ�����ñ���������������ע��;��������Ӧ����Щ����ҩ���Բ�����ͬ�̶ȵ�����ʹЧ�������ַ���ʹ�������ڼ�����ܹ�ʼ���뻼�߱������ͨ��ͬʱ���ɻ���ߵIJ���֢״�����������һ����Ч��������ҩ���Ч���ҳ���ʱ��̣���ˮ�ܼ��dz��õľ�����ҩ����ͨ��γ-��������(GABA)�鵼�����������õ���ǿ���������ã���Ҫ�����������ߡ������ǡ������ʡ�˳��������������鵼�ļ����ɳ�[21]��������ص�ҩ������ѧ�ܷ��֡����䡢�ƾ���Ӳ����Ӱ�죬ϰ�������ƻ�ӿ�������ص��³´�л����Ӳ��ʱ���ڴ�л���ͣ�������ص�Ѫ������ʽ���[22]��������ؿ����������յ�����ǰ��ҩ�����յ�����Ϊ0.1-0.2mg/kg������ǰ��ҩ�����յ�����Ϊ0.3mg/kg���б�����С�������������0.05mg/kg���ܲ������Ե������ã��Ҳ�������������Ѫ������ѧ�仯���Ժ����˶�Ҳ���谭����[23]��������ػ����п������Ϳ����������ԣ���֤�����ڸ���ϸ��ϵͳ�пɷ��ӻ��������ƺ�ϸ���������ڵ�ҩ�����ԡ��������ͨ����������Ӧ���յ�����Ԫϸ���Ļ������ͷ�ֹ��ϸ���������������������ʾ������Ԫϸ���е����������𱣻����ã����ٴ�����������о��й�����Ӧ��ǰ��[24]�����ʹ��������п�ʹ�����������Ԥ�����ĺ�Ż�£��о��������ξ���ע�����������һ�ְ�ȫ���������������ռ����֡�����Ϊ���֡����������ͶȻ���ĸ��������¼���������������ػ�����������������״̬[25]�����������ʱҲ����С��������ǰ������ͨ�����ܵ��οڷ�0.5mg/kg����������������أ���ǿЧ��ʧ��Ϳ��������ö�С���������ijɹ����кܴ�Ӱ��[26]��Ϊ��ֹ����������ҩ�ԡ���������ҩ�����ۺ�������ϵͳ����֢�ȣ�ʹ���������һ�㲻Ӧ����72Сʱ����֧���ܾ�����У��ʵ�������������ؿ������յ���ά���㹻������ȣ����ٲ�����Ӧ�����������ȡ����̫����һ�����Ͱ�Ƭ����ʹҩ��Ϊ��̫��������ҩ�����������Ρ���������μ��Ƭ���壬������ϸ���������յ�ϸ������[27]���������ھ��к�ǿ��֬���ԣ���ͨ��Ѫ�����ϣ���Ѫ��������ʸߣ�����ʹЧ���ȷ�̫���5-10�������ٴ�ʵ���У�����ע�����̫�����������Ч�����̫������൱���ڴ������У����̫���DZ���Ȼ�����स��õ������������̫����Ҫ���ڸ��������������յ����ܺܺõ�ά��Ѫ������ѧ�ȶ��ԣ�ÿСʱ������Ӧ����1μg/kg�����̫��Ժ�����һ�����������ã���̶����Ч�����ķ�̫�����ƣ�������ʱ����������̫�ỹ��һ���Ľ���Ѫѹ�ͼ����������á����̫�ᾲ����ҩ�����������˲����ĸ������ǵ�Ѫѹ���رڼ��⽩ֱ���Ķ����ٺ��Ķ����������̫�����º�Ƭϵͳ��Ϊһ�������Կ���ʹϵͳ����Ҫ�������Ƽ����жȡ��ض���ʹ���뾲��ע����ȷ��������Ͷ��½��ĸ��ʽϵ�[28-29]���������ҩ��Ҫ�������Ч�졢��Ԥ��ļ�����Ӧ���㷺������ָ�����С�IJ�����Ӧ�Լ��ɱ�Ч�棬Ŀǰ��δ���֡����ſƼ��ķ�չ�����������ҩ������༰��ȫ������չ��Ŀǰ������ؼ����̫���ҩ���ڸ�����ʹ�ھ��о��й�����Ӧ��ǰ����ͨ����������Ӧ�ÿ��Բ�����ͬ�̶ȵ�����ʹЧ����ǰհ���о���������ʹҩ����֧���ܾ�����е�ʹ������߰�ȫˮƽ�ͻ��������[30-31]���ο�����[1]Ferkol T,Schraufnagel D.The global burden of respiratory disease[J].Ann Am Thorac Soc,2014,11(3):404-406.[2]World Health Organization. The top 10 causes of death–Homepage[J]. Genebra: World Health Organization, 2019.[3]Burney P, Jarvis D, Perez-Padilla R. The global burden of chronic respiratory disease in adults[J]. The International Journal of Tuberculosis and Lung Disease, 2015, 19(1): 10-20.[4]Haas A R, Vachani A, Sterman D H. Advances in diagnostic bronchoscopy[J]. American journal of respiratory and critical care medicine, 2010, 182(5): 589-597.[5]IKEDA S, Yanai N, ISHIKAWA S. Flexible bronchofiberscope[J]. The Keio journal of medicine, 1968, 17(1): 1-16.[6]Bilocca D, Vella C, Montefort S. Endoscopic bronchial ultrasound in mediastinal staging of lung cancer[J]. Malta Medical Journal, 2016, 28(03). *[7]J.C. Kuijvenhoven,V. Livi,L. Morandi,A. Cancellieri,J.T. Annema,R. Trisolini. The expanding role of endobronchial ultrasound in patients with centrally located intrapulmonary tumors[J]. Lung Cancer,2019,134.[8]Mishra Manisha M,Reynolds Jordan P,Sturgis Charles D,Booth Christine N. Diagnosis of mediastinal lesions unassociated with lung carcinoma diagnosed by endobronchial ultrasound transbronchial needle aspiration (EBUS-TBNA).[J]. Journal of the American Society of Cytopathology,2016,5(4).[9]Figueiredo V R, Cardoso P F G, Jacomelli M, et al. Endobronchial ultrasound-guided transbronchial needle aspiration for lung cancer staging: early experience in Brazil[J]. Jornal Brasileiro de Pneumologia, 2015, 41(1): 23-30.[10]Fernández-Villar A, Mouronte-Roibás C, Botana-Rial M, et al. Ten years of línear endobronchial ultrasound: Evidence of efficacy, safety and cost-effectiveness[J]. Archivos de Bronconeumología (English Edition), 2016, 52(2): 96-102.[11]Grosu H B, Morice R C, Sarkiss M, et al. Safety of flexible bronchoscopy, rigid bronchoscopy, and endobronchial ultrasound-guided transbronchial needle aspiration in patients with malignant space-occupying brain lesions[J]. Chest, 2015, 147(6): 1621-1628.[12]Zhong R, Zheng X, Teng J, et al. Application of endobronchial ultrasound-guided transbronchial needle aspiration in mediastinal lymphangioma[J]. Annals of translational medicine, 2019, 7(18).[13]Erer O F, Erol S, Anar C, et al. Diagnostic yield of EBUS-TBNA for lymphoma and review of the literature[J]. Endoscopic ultrasound, 2017, 6(5): 317.[14]Ost D E, Ernst A, Grosu H B, et al. Therapeutic bronchoscopy for malignant central airway obstruction[J]. Chest, 2015, 147(5): 1282-1298.[15]Laxmanan B, Egressy K, Murgu S D, et al. Advances in bronchial thermoplasty[J]. Chest, 2016, 150(3): 694-704.[16]Laxmanan B, Hogarth D K. Bronchial thermoplasty in asthma: current perspectives[J]. Journal of asthma and allergy, 2015, 8: 39.[17]Chen L, Cheng J, Wang Y L. Effects of different anaesthetics on cytokine levels in children with community-acquired pneumonia undergoing flexible fibreoptic bronchoscopy[J]. Journal of International Medical Research, 2016, 44(3): 462-471.[18]Ni Y L, Lo Y L, Lin T Y, et al. Conscious sedation reduces patient discomfort and improves satisfaction in flexible bronchoscopy[J]. Chang Gung Med J, 2010, 33(4): 443-52.[19]Putinati S, Ballerin L, Corbetta L, et al. Patient satisfaction with conscious sedation for bronchoscopy[J]. Chest, 1999, 115(5): 1437-1440.[20]Du Rand I A, Blaikley J, Booton R, et al. British Thoracic Society guideline for diagnostic flexible bronchoscopy in adults: accredited by NICE[J]. Thorax, 2013, 68(Suppl 1): i1-i44.[21]Khan K S, Hayes I, Buggy D J. Pharmacology of anaesthetic agents I: intravenous anaesthetic agents[J]. Continuing Education in Anaesthesia, Critical Care & Pain, 2014, 14(3): 100-105.[22]Vuyk J, Sitsen E, Reekers M. Intravenous anesthetics[J]. Miller's anesthesia, 2015, 8: 858.[23]Contoli M, Gnesini G, Artioli D, et al. Midazolam in flexible bronchoscopy premedication: effects on patient-related and procedure-related outcomes[J]. Journal of bronchology & interventional pulmonology, 2013, 20(3): 232-240.[24]Liu J Y, Guo F, Wu H L, et al. Midazolam anesthesia protects neuronal cells from oxidative stress-induced death via activation of the JNK-ERK pathway[J]. Molecular medicine reports, 2017, 15(1): 169-179.[25]Kay L, Reif P S, Belke M, et al. Intranasal midazolam during presurgical epilepsy monitoring is well tolerated, delays seizure recurrence, and protects from generalized tonic–clonic seizures[J]. Epilepsia, 2015, 56(9): 1408-1414.[26]Neuman G, Tobia R S, Koren L, et al. Single dose oral midazolam for minor emergency department procedures in children: a retrospective cohort study[J]. Journal of pain research, 2018, 11: 319.[27]Wu W, Wei N, Jiang C, et al. Effects of sufentanil on human gastric cancer cell line SGC-7901 in vitro[J]. Central-European journal of immunology, 2014, 39(3): 299.[28]Van de Donk T, Ward S, Langford R, et al. Pharmacokinetics and pharmacodynamics of sublingual sufentanil for postoperative pain management[J]. Anaesthesia, 2018, 73(2): 231-237.[29]Minkowitz H S. A review of sufentanil and the sufentanil sublingual tablet system for acute moderate to severe pain[J]. Pain management, 2015, 5(4): 237-250.[30]���. С������������������̫�ᾲ�����������ܾ�����е�Ӧ��[D].����ҽѧԺ,2018.[31]Yao Y, Su Z, Chen Y, et al. Safety and efficacy of sufentanil combined with midazolam in bronchoscopy under conscious sedation: retrospective study of 11,158 cases[J]. Journal of thoracic disease, 2019, 11(10): 4127.[32]Chittora K, Sharma R, LochanTiwari R. Comparison of dexmedetomidine v/s propofol used as adjuvant with combined spinal epidural anaesthesia for joint replacement surgeries[J]. 2018.[33]Su F W, Ting C K, Liou J Y, et al. Previously published drug interaction models predict loss of response for transoesophageal echocardiography sedation well but not response to oesophageal instrumentation[J]. Scientific reports, 2019, 9(1): 1-8.[34]�����,������,����.�ڿ�ѧ[M].��9��.�������������������磬2018��13.[35]Wang Y, Xie J, Liu W, et al. Lidocaine sensitizes the cytotoxicity of 5-fluorouacil in melanoma cells via upregulation of microRNA-493[J]. Die Pharmazie-An International Journal of Pharmaceutical Sciences, 2017, 72(11): 663-669.[36]De Blic J, Marchac V, Scheinmann P. Complications of flexible bronchoscopy in children: prospective study of 1,328 procedures[J]. European Respiratory Journal, 2002, 20(5): 1271-1276.[37]Hehn B, Haponik E F. Flexible bronchoscopy in the elderly[J]. Clinics in chest medicine, 2001, 22(2): 301-309.[38]����֦��Ǯ���.��������ѧ[M].��9��.����:��������������,2018:118-124.[39]Kayaaltı S, Kayaaltı Ö. Safety of applying midazolam-ketamine-propofol sedation combination under the supervision of endoscopy nurse with patient-controlled analgesia pump in colonoscopy[J]. World journal of clinical cases, 2018, 6(16): 1146.[40]Tsai C J, Chu K S, Chen T I, et al. A comparison of the effectiveness of dexmedetomidine versus propofol target�\controlled infusion for sedation during fibreoptic nasotracheal intubation[J]. Anaesthesia, 2010, 65(3): 254-259.[41]Verma A, S Edell E, Abisheganaden J. Flexible Bronchoscopy: Importance of Standardization of Practice for the Best Route of Insertion[J]. Current Respiratory Medicine Reviews, 2015, 11(3): 224-230.[42]Masuda R, Nonaka M, Nishimura A, et al. Optimal and safe standard doses of midazolam and propofol to achieve patient and doctor satisfaction with dental treatment: A prospective cohort study[J]. PloS one, 2017, 12(2).[43]Cao H, Tang Y, Chen H, et al. Clinical effects comparison of ropivacaine combined with two doses of sufentanil on labor analgesia[J]. Chinese Journal of Biochemical Pharmaceutics, 2017, 37(6): 262-263,267.[44]Zhang X, Shi X, Fei J, et al. Effects of Different Doses of Sufentanil Citrate on Analgesic Effects of Crouzon Syndrome Children with Cra-niofacial Reconstruction[J]. China Pharmacy, 2016, 27(29): 4139-4141, 4142.[45]Gong L, Qin Q, Zhou L, et al. Effects of fentanyl anesthesia and sufentanil anesthesia on regulatory T cells frequencies[J]. International journal of clinical and experimental pathology, 2014, 7(11): 7708.[46]Contoli M, Gnesini G, Artioli D, et al. Midazolam in flexible bronchoscopy premedication: effects on patient-related and procedure-related outcomes[J]. Journal of bronchology & interventional pulmonology, 2013, 20(3): 232-240.